
Oreillons
Oreillons : Une épidémie locale dans une population scolaire bien vaccinée
Durant l’année 1995/1996, une épidémie d’oreillons est survenue dans la région de Bruges, touchant 7 écoles de l’enseignement primaire. La dynamique de cette épidémie et la relation entre l’état vaccinal et le risque infectieux ont été étudiées. Bien qu’il s’agisse d’une épidémie datant de près de 10 ans, les enseignements que l’on peut en tirer restent bien d’actualité. L’étude met en évidence une série de mécanismes qui peuvent expliquer pourquoi, en dépit d’une couverture vaccinale relativement élevée, des épidémies d’oreillons surviennent encore actuellement en Belgique.
Avant l’introduction de la vaccination généralisée, les oreillons étaient une maladie infectieuse qui survenait principalement dans le groupe d’ âge des 5 à 9 ans. Le premier vaccin contre les oreillons a reçu son enregistrement en Belgique en 1967, mais l’usage généralisé chez les enfants à l’âge de 15 mois n’a été recommandé qu’en 1980. Depuis 1985, avec l’emploi systématique du vaccin trivalent rougeole - rubéole - oreillons (RRO), chez les garçons et les filles (à 15 mois), la vaccination contre les oreillons s’est bien implantée dans la population belge.
En 1995 est diffusée la recommandation d’administrer une deuxième dose de vaccin RRO, aussi bien aux garçons qu’aux filles à l’âge de 11 ans (5ème primaire en Flandre, 6ème primaire en Communauté française).
De 1985 à 1992, on a principalement utilisé le vaccin Pluserix® contenant la souche Urabe des oreillons. Depuis 1992, seuls les vaccins contenant la souche Jeryl Lynn ont été encore employés (MMR-V ax® et Priorix®).
Dans les années suivant la mise en place de la vaccination généralisée, on notait une forte baisse du nombre de cas d’oreillons en Belgique (1). De plus petites épidémies d’oreillons survenaient cependant régulièrement parmi la population des enfants en âge scolaire. Dans les autres pays où l’on administrait également une dose seulement du vaccin contre les oreillons ou du vaccin trivalent RRO, on restait confronté avec des épidémies (2-4). Les hypothèses évoquées pour expliquer ces épidémies à l’étranger étaient aussi bien les échecs primaires (c.à.d. l’absence d’ apparition d’anti-corps protecteurs après vaccination) que les échecs secondaires (c.à.d. la disparition progressive des anticorps protecteurs).
Méthode : enquête sur l’épidémie
La population étudiée comporte tous les enfants de 7 écoles maternelles et primaires qui ont déclaré au moins un cas d’oreillons, entre le 01/09/1995 et le 30/06/1996, au Medisch Schooltoezicht de Bruges. L’étude a consisté en une enquête rétrospective (juin 1996) au cours de laquelle les parents ont été interrogés sur leurs enfants : survenue (récente, ancienne ou jamais) d’oreillons, symptômes et gravité de la maladie, contacts possibles avec des cas d’oreillons et antécédents de vaccination. Toutes les données vaccinales recueillies ont été comparées avec l’information contenue dans les dossiers de la médecine scolaire. La définition de cas retenue était conforme aux recommandations du CDC : toute maladie accompagnée d’un gonflement uni- ou bilatéral des parotides, ou d’autres glandes salivaires, pendant un minimum de 2 jours et sans autre cause connue (5). Cette définition, combinée au caractère épidémique du gonflement parotidien et à la confirmation sérologique de quelques cas, est considérée comme très suggestive d’ un diagnostic d’oreillons.
L’efficacité du vaccin a été calculée comme décrit par Orenstein et al (6).
Résultats [1]
Entre novembre 1995 et juin 1996, 105 enfants (5,7%) ont fait, sur base de la définition reprise plus haut, les oreillons. Une confirmation sérologique permettant l’identification d’une infection récente était disponible pour 12 enfants. Deux enfants avaient présenté des complications graves : 1 enfant vacciné avait souffert d’orchite et de méningite et 1 enfant non vacciné avait développé une surdité unilatérale persistante. Quarante sept enfants avaient déjà contracté auparavant les oreillons.
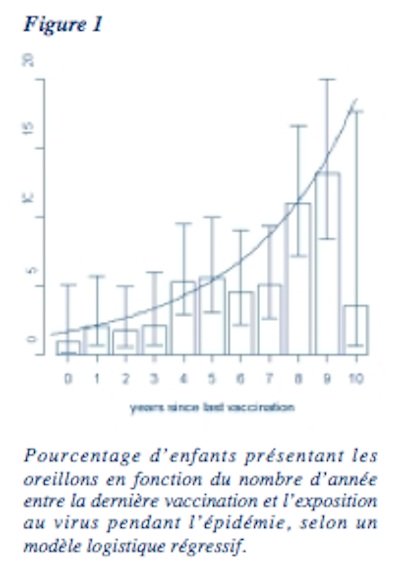
Pour le calcul du Odds Ratio (OR), comme mesure du risque de contracter les oreillons, les 16 enfants pour lesquels on ne disposait pas des données vaccinales exactes et les 47 enfants qui avaient déjà eu les oreillons avant le début de l’année scolaire ont été soustraits de la population d’étude (n=1843). Dans le groupe restant, 85 des 1641 enfants vaccinés ont eu les oreillons (5,2%). Dans le groupe des enfants non vaccinés, 20 des 139 enfants ont contracté les oreillons (14,4%). L’OR d’attraper les oreillons pour un enfant vacciné par rapport à un enfant non vacciné était de 0,33 (IC 95% : 0,19 – 0,55). Sur base de ces chiffres, on peut chiffrer l’efficacité générale de la vaccination contre les oreillons lors de cette épidémie à 64,0% (IC 95% : 43,2-77,2). Il est remarquable de constater que la proportion d’ enfants vaccinés qui font les oreillons augmente généralement en fonction de l’intervalle de temps entre la vaccination et le contact avec le virus sauvage des oreillons (voir figure 1).
Discussion
L’étude d’une épidémie d’une maladie infectieuse contre laquelle on vaccine est importante pour plusieurs raisons. D’une part, on veut mettre en évidence les causes sous-jacentes à cette épidémie. D’autre part, on vise à lutter contre la fausse impression rencontrée dans le public : la vaccination n’est pas efficace puisqu’un plus grand nombre de personnes vaccinées (que non vaccinées) contracteront la maladie durant l’épidémie.
1. Causes possibles de l’épidémie
a) Couverture vaccinale trop basse
Les oreillons sont une maladie infectieuse qu’on rencontre encore à peine dans des populations bien vaccinées. En 1990, Anderson et ses collègues établissaient qu’une couverture vaccinale de 90-92% avec un vaccin RRO à l’âge de 2 ans serait suffisante pour prévenir la circulation du virus sauvage (7). La couverture vaccinale pour le RRO chez les enfants de 2 ans atteignait en 1999 en Flandre seulement 83,4% et restait même limitée en Flandre Occidentale à 79,8% (8). Bien que la couverture vaccinale dans la population brugeoise étudiée soit relativement élevée (91,8%), il était très plausible qu’au moment de l’épidémie, le virus ourlien sauvage circulait dans les environs de Bruges. La pression infectieuse qui en était la conséquence peut expliquer au moins partiellement pour quelle raison une épidémie survient même dans des écoles avec une couverture vaccinale élevée.
b) Échecs vaccinaux
L’efficacité du vaccin vivant atténué contre les oreillons est estimée, dans les études préliminaires à l’ enregistrement, à 95% (9). L’efficacité du vaccin, mentionnée dans d’autres rapports d’épidémies d’oreillons, varie cependant entre 61 et 91% (2-4, 9). Dans notre étude, l’efficacité était estimée à 64% seulement ; en outre, on mettait en évidence qu’elle diminuait au fur et à mesure que croissait l’intervalle de temps entre la vaccination et l’exposition.
Le calcul de l’efficacité d’un vaccin lors d’une épidémie est limité par divers facteurs : (i) la définition de cas qui fait référence ; (ii) la mesure dans laquelle des confirmations sérologiques et par cultures sont disponibles ; (iii) la fiabilité et l’exhaustivité des données vaccinales ; (iv) le niveau de similitude de l’exposition à l’infection de tous les sujets de la population étudiée et du mode de contact entre individus. Ce sont surtout la fiabilité de l’incidence rapportée de la maladie et la minutie du relevé des données vaccinales qui jouent un rôle déterminant dans le calcul de l’efficacité d’un vaccin (10). Dans cette étude, on a utilisé la définition la plus courante de cas, comme recommandé par le CDC. En outre, on disposait pour 11,4% des enfants atteints d’oreillons d’une confirmation sérologique. Toutes les données vaccinales ont été comparées avec les données présentes dans le dossier médical de la médecine scolaire et en outre, contrôlées soigneusement encore par les enquêteurs eux-mêmes. Finalement, l’incidence relativement élevée des oreillons dans la population étudiée (5,7%) rend plausible le fait qu’on ait été en présence d’une exposition similaire entre enfants vaccinés et non vaccinés. L’efficacité basse du vaccin suggère que, selon toute vraisemblance, on n’était pas face seulement à des échecs primaires de la vaccination, mais aussi à la disparition des anticorps (échecs secondaires) de la vaccination. Ceci a été confirmé par la constatation que le risque de faire les oreillons était, dans cette étude, plus élevé au fur et à mesure que l’intervalle de temps entre la 1ère vaccination et l’exposition s’accroissait. Dans 2 autres études consacrées à des épidémies d’oreillons parmi des populations bien vaccinées, le rôle des échecs secondaires de vaccination a été étudié, mais on n’a pas pu établir sur base des données disponibles qu’il ait pu jouer un rôle significatif (1,2).
c) Schéma de vaccination
Le calendrier belge de vaccination propose actuellement 2 doses de vaccin trivalent RRO, dont la première est donnée à l’âge de 12 mois et la seconde à 11-12 ans. Les épidémies d’oreillons en Belgique surviennent principalement à l’ école primaire. L’intervalle de temps entre les deux doses est probablement trop grand pour empêcher la circulation du virus dans une population dont la couverture vaccinale n’est pas optimale (11). L’avancement de la deuxième dose de vaccin RRO vers l’âge de 4 ou 6 ans a divers avantages : (i) le risque de développement d’une population susceptible diminue ; (ii) et on obtient généralement une couverture vaccinale plus élevée en vaccinant des enfants plus jeunes (12). Ceci conduit potentiellement à un meilleur contrôle aussi bien des oreillons que de la rougeole parmi la population. Dans la plupart des pays industrialisés, la deuxième dose de RRO est actuellement donnée vers 4 à 6 ans. Dans notre pays, on pourrait, à l’avenir, administrer cette vaccination durant la première année scolaire, en combinaison avec les injections de rappel contre le tétanos, la diphtérie, la coqueluche et la polio.
2. Perceptions des parents
Comme c’est souvent le cas lors d’épisodes épidémiques dans des populations où la vaccination est généralisée, notre étude montre que le nombre de cas d’oreillons parmi les enfants vaccinés est, en valeur absolue, plus élevé que parmi les enfants non vaccinés. Cette constatation éveille chez les parents l’impression que le vaccin n’est pas efficace. L’étude montre cependant que, en comparaison avec les vaccinés, le risque relatif de contracter les oreillons est 3 fois plus élevé chez les enfants qui n’étaient pas vaccinés. En dépit du fait que les oreillons sont considérés comme une maladie modérée, guérissant spontanément avec peu de complications, toutes les évaluations économiques démontrent que la vaccination contre les oreillons est une opération rentable (cost-effective), a fortiori si l’on fait usage d’un vaccin trivalent RRO (13).
Conclusion
L’enquête sur les causes de cette épidémie limitée dans les écoles de Bruges souligne l’intérêt d’ obtenir une couverture vaccinale élevée dans l’ensemble de la population, afin de prévenir la circulation des virus sauvages dans la population. Les effets aussi bien des échecs primaires que secondaires de la vaccination pourraient être compensés par un abaissement de l’ âge d’administration de la deuxième dose du vaccin.
Pour la pratique
Un médecin ou pédiatre qui est confronté, chez un enfant, à un premier cas de maladie infectieuse évitable par vaccination, devrait au minimum chercher à obtenir une confirmation sérologique. Cette information est importante pour établir une stratégie prophylactique. Malgré la recommandation d’administrer la seconde dose RRO aux enfants à 11-12 ans, il est recommandé, lors d’un épisode épidémique d’oreillons ou de rougeole, et afin de le contrôler, d’administrer la deuxième dose du vaccin RRO aux enfants concernés qui n’ont pas encore atteint cet âge.
Marijke Vermoere, Roelants Mathieu*,
Patrick Goubau, Karel Hoppenbrouwers*.
* Dienst Jeugdgezondheidszorg, K.U.Leuven - VLCB Brugge(n) - Laboratoire Référence du Sida, UCL
Références disponibles sur demande au secrétariat de rédaction.
[1] Au total, 1843 questionnaires ont été rassemblés, pour 2204 élèves (83,6% de la population totale étudiée ; 47,6% de garçons). Les données vaccinales complètes étaient obtenues pour 1825 élèves (99% des formulaires reçus). La couverture vaccinale générale (minimum 1 dose de RRO) avant l’épidémie atteignait 91,8% (n=1675) et augmentait, grâce aux vaccinations supplémentaires administrées par les médecins scolaires pour atteindre 94,1% au 30 juin 1996.
Rechercher
Abonnez-vous à la newsletter
 Vax Info
Vax Info Persistance d’un risque épidémique
Persistance d’un risque épidémique