
Vaccinatie en afweersysteem
Zijn vaccins de oorzaak van het toenemend aantal gevallen van astma en eczeem ?
Sinds enige tijd koesteren sommigen het idee dat de verminderde blootstelling aan infecties door vaccinatie, verbeterde sanitaire voorzieningen en hygiënische gewoonten aan de basis zouden liggen van de verhoogde incidentie van atopische aandoeningen zoals luchtwegallergieën, astma en eczeem.
Deze “Hygiëne hypothese” suggereert dat onze westerse levensstijl leidt tot een verminderde stimulatie van de T helper 1 (TH1) lymfocyten en tot polarisering van het immuunsysteem naar T helper 2 (TH2) reacties. TH1 reacties worden uitgelokt door microbiële infecties, resulteren in een sterke productie van interferon-γ door de geactiveerde TH1-cellen en leiden tot inflammatoire reacties waarvan de Mantoux-reactie een goed gekend voorbeeld is. TH2-reacties resulteren in de productie van onder meer interleukine 4, 5 en 6 (IL-4, IL-5 en IL- 6), signaalmoleculen die vooral allergische (IgE-gemedieerde) reacties ondersteunen. Alhoewel er reeds heel wat onderzoek werd verricht om deze “Hygiëne hypothese” te bevestigen of uit te sluiten, blijven de resultaten elkaar tegenspreken. Alles wijst erop dat het ontstaan van atopie (hooikoorts, astma, eczeem) op vele factoren berust: genetische aanleg, blootstelling aan omgevingsfactoren (allergenen, sigarettenrook, kleine stofpartikels, uitlaatgassen, ...) of het gebrek aan blootstelling aan omgevingsfactoren (microbiële agentia). Een directe associatie tussen “hygiëne” en astma werd nog niet aangetoond. Evenmin werden één of meer micro-örganismen geïdentificeerd die een beschermend effect tegen astma of atopie zouden hebben. Geen enkele studie heeft tenslotte aangetoond dat astma of allergie meer voorkomt bij kinderen die werden gevaccineerd.
De hoge hygiënische standaarden die in de westerse wereld reeds geruime tijd gehanteerd worden, brengen naast hun ontelbare voordelen inderdaad ook enkele verschuivingen mee. Vandaag komen kinderen op veel latere leeftijd dan vroeger in contact met bepaalde ziekteverwekkers, op een moment dat de maternele antistoffen reeds lang zijn verdwenen. Door de afwezigheid van deze passieve maternele bescherming kennen deze infecties dikwijls een ernstiger verloop dan voorheen.
De verhoogde hygiëne zorgt er voor dat jonge vrouwen, de toekomstige moeders, helemaal niet, veel later en in mindere mate in contact komen met sommige microben, waardoor er bij hen geen of slechts een zwakke en voorbijgaande immuniteit geïnduceerd wordt. Hierdoor kunnen ze weinig of geen beschermende antilichamen aan hun pasgeborene meegeven. W anneer bovenop deze ontwikkeling ook de kwaliteit van de vaccinatieprogramma’s zou dalen, komen we in de gevaarlijke situatie terecht waarbij jonge kinderen, die niet langer beschermd worden door maternele antistoffen en verstoken blijven van vaccin-geïnduceerde bescherming, het doelwit worden van vele en ernstige infecties. Omdat we niet van plan zijn onze hygiënische levenswijze op te geven, kunnen wij haast niet anders dan ook ons vaccinbeleid onverdroten en feilloos verder te zetten en zo mogelijk te verbeteren.
Door de hoge hygiënische standaarden die we hanteren en de degelijkheid van onze vaccinaties, komen sommige infectieziekten en hun ernstige, soms letale gevolgen, niet meer voor en worden ze door de bevolking en steeds meer ook door artsen niet langer als een bedreiging gezien.
De echte en frequenter nog vermeende neveneffecten van vaccins daarentegen worden nu als “het probleem” gepercipieerd, en door de media graag uitvoerig en sensatievol belicht. Het is belangrijk dat het medisch corps en de farmaceutische industrie intens blijven samenwerken om echte complicaties van vaccins tijdig op te sporen en het oorzakelijk verband tussen vaccin en nevenwerking te documenteren, en de juiste maatregelen te nemen. Op basis van vermeende onveiligheid of verkeerde ideeën omtrent het afweersysteem van de zuigeling of de samenstelling van moderne vaccins het huidige vaccinatiebeleid in diskrediet brengen of op de helling zetten, is ronduit gevaarlijk. Alle vaccinatoren (huisartsen, kinderartsen, schoolartsen en andere zorgverstrekkers) moeten het als één van hun opdrachten beschouwen om ouders van jonge kinderen, kinderen en volwassenen correct te informeren omtrent voor- en nadelen van vaccins en vaccinaties, om zo veel mogelijk onwetendheid of onbegrip omtrent vaccins de wereld uit te helpen.
Corinne Vandermeulen (2),
Geert Leroux-Roels (1)
(1) Centrum voor Vaccinologie - UGent en UZGent,
(2) Dienst Jeugdgezondheidszorg - K. U. Leuven
Referenties :
– Vandermeulen C. Zijn vaccins gevaarlijk of niet ? Patient Care 2002 25(9): 12-20.<
– Offit P A et al. Addressing parent’ s concerns: do multiple vaccines overwhelm or weaken the infant’s immunesystem. Pediatrics 2002; 109:124-129.
– Kemp A, Bjorkstén B. Immune deviation and the hygiene hypothesis: a
review of the epidemiological evidence. Pediatr Allergy Immunol 2003;14:74-80 – Warner JO. The hygiene hypothesis – Editorial. Pediatr Allergy Immunol 2003;14:145-146.
– Zinkernagel RM. Maternal antibodies, childhood infections, and autoimmune diseases. New Engl J Med 2001; 345:1331-1335.
– Illi S, von Mutius E et al. Childhood vaccinations and asthma and atopy up to the age of 7 years. European Respiratory Journal 2000, 16 suppl 32, 515s.>
– Illi S, von Mutius E, Lau S, Bergmann R, Niggeman B, Sommerfeld C, W ahn U. Early Chilhood infectious diseases and the developpement of asthma up to school age : a birth cohort study. BMJ 2001; 322 : 390-395.
Hoe “rijp” is het afweersysteem van een zuigeling ?
Het aantal verschillende B en T cel receptoren waarover een mens kan beschikken wordt geschat op respectievelijk 1014 en 1018. Het grootste deel van deze diversiteit is al aanwezig bij de geboorte zodat een pasgeborene meteen beschikt over het vermogen om immunologisch te antwoorden tegen de meeste antigenen waarmee hij wordt geconfronteerd. De doeltreffendheid van het neonataal immuunantwoord wordt geïllustreerd door het beschermend effect van de hepatitis B vaccinatie tijdens de eerste levensdag bij kinderen van chronisch HBV geïnfecteerde moeders. In het eerste levensjaar geniet een zuigeling ook van de passieve bescherming van de maternele antilichamen die hij krijgt via de circulatie en de moedermelk. Naarmate de tijd vordert en een kind steeds meer en nieuwe microbiële antigenen ontmoet, zal zijn immunologisch repertorium verder toenemen.
Er bestaan evenwel een aantal kwalitatieve en kwantitatieve ver- schillen tussen het immuunsysteem van het jonge kind en de volwassene. Een opvallend verschil is het onvermogen van kinderen beneden 2 jaar om adequaat te reageren op polysaccharide antigenen. Deze antigenen die de immunoloog kent als niet T cel afhankelijke B cel antigenen wekken bij oudere kinderen en volwassenen probleemloos een goede antilichaamreactie op, terwijl dit bij zeer jonge kinderen (< 2 jaar) niet lukt. Dit verklaart de verhoogde vatbaarheid van zuigelingen en jonge kleuters voor infecties door bacteriën met een polysaccharidekapsel zoals Haemophilus influenzae, Neisseria meningitidis, Streptococcus pneumoniae.
Deze immaturiteit, waarvan het onderliggend mechanisme nog niet goed is gekend, zorgt er ook voor dat jonge kinderen evenmin reageren op polysaccharidevaccins tegen de hiervoor vermelde bacteriën. Men kan het defect opheffen door het polysaccharide-antigeen te koppelen aan een andere molecule, bijvoorbeeld een zeer immunogeen eiwit zoals tetanus toxoïd, om aldus de B lymfocyt die de antilichamen zal maken tegen het polysaccharidedeel hulp te geven vanwege een T lymfocyt die het tetanus toxoïd deel herkent. Op deze ingenieuze wijze heeft men van een polysaccharide-antigeen een T cel- afhankelijk antigeen gemaakt en kan men ook bij zuigelingen en jonge kinderen een bescherming tegen Haemophilus influenzae type b of Neisseria meningitidis type C opwekken.
De vrees dat het immuunsysteem van een zuigeling zou uitgeput raken door de toediening van enkele vaccins is ongegrond. De reservecapaciteit van het immuunstelsel is gigantisch. Volgens sommige berekeningen wordt bij de gelijktijdige toediening van 11 vaccins slechts één duizendste (0.1%) van de theoretische capaciteit van het immuunsysteem aangesproken. B en T lymfocyten, de belangrijkste cellen verantwoordelijk voor een antigeenspecifiek immuunantwoord, worden voortdurend aangevuld vanuit respectievelijk het beenmerg en de thymus, waardoor een uitputting van het immuunsysteem nooit optreedt.
Wordt het immuunsysteem van een jong kind niet “overbelast” door de vele vaccins die het vandaag krijgt aangeboden ?
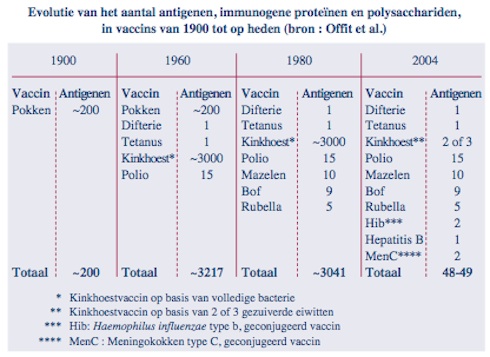
De toename van het aantal vaccins dat aan zuigelingen en jonge kinderen wordt gegeven en waarover nogal wat ouders zich zorgen maken is slechts schijn en vanuit immunologisch standpunt zelfs een foutieve perceptie. Er wordt inderdaad tegen een groter aantal aandoeningen gevaccineerd, maar de samenstelling van de vaccins is in de voorbije jaren dermate veranderd, zeg maar verbeterd, dat het aantal antigenen waarmee het jonge kind nu wordt geconfronteerd meer dan 20-voudig is verminderd. Dit wordt het best geïllustreerd aan de hand van de tabel die toont hoe in de 20e eeuw het aantal immunogene eiwitten (antigenen) aanvankelijk toenam van enkele honderden tot meer dan 3000, om thans terug te lopen tot een 50-tal (zie tabel). In één oogopslag kan men zien dat het stopzetten van de systematische vaccinatie met vacciniavirus (koepokken) en de vervanging van het “whole cell” pertussis vaccin (Pw) door het acellulaire pertussis vaccin (Pa) de blootstelling aan “vreemde stoffen” met meer dan 3200 antigenen heeft gereduceerd.
De vaccins die vandaag worden gebruikt munten uit in zuiverheid en bevatten stuk voor stuk goed gedefinieerde producten met een beperkte antigeeninhoud. Zo bevat het hepatitis B vaccin slechts één recombinant eiwit, met name het hepatitis B oppervlakte antigeen en vinden we in het poliovaccin een 15-tal virale eiwitten. Alhoewel er nu een adequate bescherming wordt geboden tegen een steeds groter aantal ziekteverwekkers is het immuunsysteem van het jonge kind dus nog nooit minder belast geworden dan vandaag.
De idee dat vaccinatie zou leiden tot een onderdrukking van het afweersysteem houdt evenmin steek. Kinderen die adequaat werden gevaccineerd hebben geen hoger risico op infecties dan niet-gevaccineerde kinderen. Integendeel, goed gevaccineerde kinderen zijn beschermd tegen de ernstige morbiditeit en/of de sequellen van infecties met Clostridium tetani, Corynebacterium diphteriae, Bordetella pertussis, Haemophilus influenzae, Neisseria meningitidis, Streptococcus pneumoniae, poliovirus, hepatitis B virus, mazelenvirus, bofvirus, rubellavirus, Rotavirus...
Vroegtijdige vaccinatie tegen sommige infecties beschermt het gevaccineerde kind tegen aandoeningen waarvan de ernst en morbiditeit toenemen op latere leeftijd (bv. mazelen).
Corinne Vandermeulen (2),
Geert Leroux-Roels (1)
(1) Centrum voor Vaccinologie - UGent en UZGent -
(2) Dienst Jeugdgezondheidszorg - K. U. Leuven
Bronnen :
- Vandermeulen C. Zijn vaccins gevaarlijk of niet ? Patient Care 2002; 25(9): 12-20
- Offit PA, Quarles J, Gerber M, Hackett CJ, Marcuse EK, Kollman TR, Gellin BG, Landry S. Addressing parent’ s concerns: do multiple vaccines overwhelm or weaken the infant’ s immune system. Pediatrics 2002;109:124-129.
- Kemp A, Bjorkstén B. Immune deviation and the hygiene hypothesis: a review of the epidemiological evidence. Pediatr Allergy Immunol 2003;14:74-80
- Warner JO. The hygiene hypothesis – Editorial. Pediatr Allergy Immunol 2003;14:145-146.
- Zinkernagel RM. Maternal antibodies, childhood infections, and autoimmune diseases. New Engl J Med 2001;345:1331- 1335.
 Vax Info
Vax Info